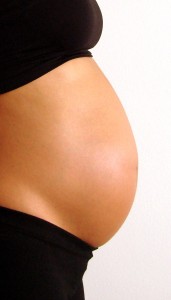
Descubra o que ĂŠ o acretismo placentĂĄrio e por que ele ĂŠ tĂŁo perigoso
postado em 28 de maio de 2015
Hoje Ê o Dia Nacional da Redução da Mortalidade Materna. O Brasil tem registradas 62 mortes a cada 100 mil nascimentos, de acordo com o MinistÊrio da Saúde. O número representa uma queda de 55% se comparado aos últimos 20 anos, porÊm, não atinge a meta estabelecida atÊ o fim do ano pelo Objetivo de Desenvolvimento do Milênio, da ONU, que Ê de 35 mortes por 100 mil nascimentos.
A pressĂŁo alta na gravidez, chamada de eclampsia, ainda ĂŠ a primeira causa de mortes maternas no paĂs. PorĂŠm, o acretismo placentĂĄrio, que causa hemorragias no parto, tem aumentado e passa a ser uma das maiores causas de mortalidade materna no paĂs. Em alguns paĂses desenvolvidos, o acretismo placentĂĄrio jĂĄ ĂŠ o principal motivo de Ăłbitos maternos, uma vez que hĂĄ um controle maior sobre a pressĂŁo arterial das gestantes.
Dr. Soubhi Kahhale, Coordenador de Ginecologia e ObstetrĂcia do Hospital e Maternidade SĂŁo Luiz Itaim, respondeu a uma sĂŠrie de questĂľes sobre esta condição.
O que ĂŠ o Acretismo PlacentĂĄrio?
O acretismo placentårio Ê uma condição que se caracteriza pela invasão da placenta no músculo uterino. à uma patologia, pois em condiçþes normais, o tecido placentårio invade apenas o endomÊtrio, não chegando a camadas mais profundas do útero. Em alguns casos, a placenta alÊm de invadir a musculatura, chega a ultrapasså-la.
Por que esta condição Ê tão perigosa?
O problema maior ĂŠ quando esta invasĂŁo ocorre na parte baixa do Ăştero â placenta prĂŠvia. Nesta situação, nĂŁo pode ocorrer parto normal porque a placenta fica localizada no colo do Ăştero materno, onde estĂĄ localizada a cabeça do bebĂŞ.
AtĂŠ mesmo a cesĂĄrea torna-se um procedimento perigoso, uma vez que a placenta estĂĄ no local que serĂĄ aberto para a retirada do feto, ocasionando hemorragias graves que podem levar a paciente Ă morte.
O acretismo placentĂĄrio tambĂŠm ĂŠ perigoso para o bebĂŞ, pois pode causar morte fetal (em caso de hemorragias antes do parto), e morte apĂłs o parto devido Ă prematuridade ou ao sofrimento fetal.
Quais sĂŁo as causas do acretismo placentĂĄrio?
A incidência desta condição estå aumentando no mundo inteiro por muitas razþes, incluindo cesåreas realizadas em gestaçþes anteriores. Abortamentos, curetagens e idade avançada da gestação tambÊm são causas consideradas.
Como ĂŠ possĂvel diagnosticar o acretismo placentĂĄrio?
A placenta prÊvia e o acretismo placentårio podem ser diagnosticados a partir da metade da gestação, durante o prÊ-natal pela ultrassonografia. Em caso de dúvidas, a gestante pode fazer uma ressonância magnÊtica, que não Ê perigosa nem para ela nem para o bebê.
O que fazer quando hĂĄ o diagnĂłstico?
Uma vez diagnosticado o acretismo placentĂĄrio, ĂŠ necessĂĄrio programar o parto. Ele pode ser simples, quando nĂŁo hĂĄ placenta prĂŠvia, ou seja, quando a placenta estĂĄ no âcorpoâ do Ăştero e nĂŁo em sua parte mais baixa. Por este motivo, ĂŠ importante ressaltar que cada tipo de acretismo placentĂĄrio tem de ser avaliado de maneira distinta pelo mĂŠdico.
Em alguns casos, ĂŠ necessĂĄria a realização de um procedimento mais moderno, que pode salvar a vida da mĂŁe e do bebĂŞ. Nestas situaçþes, um radiologista intervencionista acompanha o obstetra atĂŠ a sala de parto. No centro obstĂŠtrico, antes do inĂcio do parto, o este profissional de radiologia intervencionista passa um balĂŁo dentro das artĂŠrias da mĂŁe e esse balĂŁo ĂŠ inflado, a fim de que os vasos sanguĂneos sejam fechados e o obstetra possa realizar o parto sem que a mulher sangre e sofra uma hemorragia.
O Hospital e Maternidade SĂŁo Luiz Itaim foi pioneiro entre os hospitais privados em adotar este procedimento. HĂĄ mais de dez anos, esta metodologia ĂŠ aplicada por equipes especializadas na unidade.
#HospitalSaoLuiz #SaoLuizItaim #acretismo #mortalidadematerna
Mitos e dĂşvidas sobre o uso da pĂlula anticoncepcional
postado em 20 de maio de 2015
Apesar de ser um dos mĂŠtodos contraceptivos mais usados pelas mulheres, a pĂlula anticoncepcional ainda gera muitas dĂşvidas e atĂŠ mitos. A ginecologista e obstetra do Hospital e Maternidade SĂŁo Luiz Itaim, Mariana Halla, esclarece algumas dĂşvidas sobre a eficĂĄcia da pĂlula e possĂveis efeitos colaterais.
1. Quais sĂŁo os efeitos colaterais do anticoncepcional?
Os efeitos colaterais mais comuns sĂŁo nĂĄuseas, cefaleia, sangramento irregular, acne e dor mamĂĄria. Eles costumam ser de baixa intensidade e mais frequentes nos primeiros meses de uso da pĂlula.
2. A pĂlula aumenta os seios?
A pĂlula pode provocar inchaço e aumento da sensibilidade mamĂĄria. Esses sintomas tendem a regredir apĂłs trĂŞs a seis meses do inĂcio de uso.
3. Engorda?
âNos primeiros meses de uso da pĂlula, algumas mulheres costumam reter mais lĂquido do que outras, provocando uma sensação de inchaço e atĂŠ de ganho de pesoâ, explica Mariana.
4. Ajuda a diminuir as espinhas?
Sim, a pĂlula auxilia no controle e diminuição dos nĂveis de testosterona, hormĂ´nio que deixa a pele mais oleosa e propensa Ă s indesejadas espinhas.
5. Pode diminuir a libido?
âUma das açþes da pĂlula no organismo feminino ĂŠ a redução dos nĂveis de testosterona. A alteração desse hormĂ´nio pode impactar na libido de algumas mulheres, alĂŠm de provocar cansaço crĂ´nico, falta de disposição e dificuldade de ganhar massa magraâ, diz a ginecologista.
6. Pode provocar trombose?
A pĂlula aumenta em quatro a oito vezes o risco de trombose nos membros inferiores, trombose pulmonar e atĂŠ de AVC. Segundo Mariana Halla, mulheres que jĂĄ tiveram trombose ou apresentam histĂłrico familiar nĂŁo devem usar a pĂlula. Nesses casos, recomenda-se o uso do DIU de cobre ou DIU Medicado.
7. Ă possĂvel engravidar tomando anticoncepcional?
Sim ĂŠ possĂvel. O uso de alguns medicamentos, como antibiĂłticos e anticonvulsivantes, pode reduzir a eficĂĄcia do anticoncepcional. O uso irregular da pĂlula tambĂŠm aumenta a chance de gravidez. AlĂŠm disso, casos de diarreia ou vĂ´mito logo apĂłs a ingestĂŁo da pĂlula (em atĂŠ 2 horas apĂłs a ingestĂŁo) tambĂŠm pode diminuir sua eficĂĄcia.
#HospitalSaoLuiz #SaoLuizItaim #pilula #anticoncepcional
Dengue na gravidez aumenta risco de aborto e trabalho de parto prematuro
postado em 12 de maio de 2015
Contrair dengue na gravidez merece atenção redobrada da futura mamãe. Segundo a infectologista do Hospital e Maternidade São Luiz Itaim, Dra. RÊgia Damous, a doença aumenta os riscos de sangramento, queda de pressão e aborto, preferencialmente nos primeiros três meses de gestação. Jå, se adquirida no último trimestre, a Dengue pode facilitar o trabalho de parto prematuro.
âDurante a gravidez o organismo da mulher estĂĄ diretamente voltado para o desenvolvimento do feto, o que deixa sua imunidade mais enfraquecida e corpo vulnerĂĄvel ao vĂrus. No entanto, raramente a doença ĂŠ passada para o bebĂŞâ, explica a infectologista.
Os sintomas e tratamento da dengue sĂŁo os mesmos de uma mulher nĂŁo gestante, que sĂŁo: febre alta (39° a 40°) de inĂcio abrupto com duração de atĂŠ 48h, dor de cabeça, dor muscular, presença de manchas vermelhas no corpo, nĂĄusea, sinais de desmaio e dificuldade na ingestĂŁo de lĂquidos. âSangramentos e dor abdominal tambĂŠm sĂŁo sinais de alerta, embora possam ser confundidos com sintomas da prĂłpria gravidez. Na dĂşvida, recomenda-se procurar o atendimento mĂŠdicoâ, diz RĂŠgia.
Aos primeiros indĂcios da doença a gestante deve ir imediatamente ao pronto-socorro, onde passarĂĄ por um diagnĂłstico clĂnico, âprova do laçoâ – procedimento avalia a fragilidade do vaso sanguĂneo e a tendĂŞncia do paciente Ă hemorragia â e exame de sangue para contagem hematĂłcitos e plaquetas. Caso a contagem esteja inferior a 150 mil, hĂĄ indĂcios de dengue. TambĂŠm ĂŠ importante que ela faça um ultrassom obstĂŠtrico para checar a saĂşde do bebĂŞ.
A gravidade do caso e eventuais complicaçþes Ê que irão determinar se a futura mãe farå o tratamento no hospital ou em casa. Mesmo retornando para sua casa, a gråvida deve ser monitora diariamente. O tratamento Ê a base de repouso e muita hidratação.
#HospitalSaoLuiz #SaoLuizItaim #dengue #gravidez
Descubra como sĂŁo as cirurgias que corrigem miopia, hipermetropia e astigmatismo
postado em 7 de maio de 2015
A cirurgia refrativa pode ser feita em casos de miopia, hipermetropia e astigmatismo. Neste procedimento, a curvatura da cĂłrnea (lente externa do olho humano) ĂŠ remodelada por um equipamento chamado Excimer Laser.
Dr. Vicente Vitiello, oftalmologista do Hospital e Maternidade São Luiz Itaim, explica que hå duas tÊcnicas para a realização da cirurgia. Elas diferem na maneira de atingir o interior da córnea, onde o laser Ê aplicado, e na recuperação do paciente:
Lasik: Neste procedimento, utiliza-se um aparelho chamado microceråtomo ou um outro chamado femtosegundo para criar uma lamela (uma espÊcie de tampinha) da parte exterior do olho. Levanta-se então esta lamela, tambÊm chamada de flap, e aplica-se o laser no interior da córnea. Ao final da aplicação, a lamela Ê reposicionada. Na Lasik, a recuperação visual Ê bem råpida.
PRK: Nesta cirurgia, as cÊlulas epiteliais são removidas com uma espåtula e faz-se a aplicação do laser. Espera-se então estas cÊlulas crescerem novamente. Por este motivo, o paciente usa por cinco dias uma lente de contato terapêutica que funciona como um curativo. Neste caso, a recuperação Ê mais lenta e o pós-operatório, mais desconfortåvel do que na Lasik.
“Ao final da cicatrização, por volta de trĂŞs meses, o resultado ĂŠ igual nas duas tĂŠcnicas. Normalmente, indicamos a Lasik. A PRK ĂŠ recomendada quando os prĂŠ-requisitos exigidos pela Lasik nĂŁo sĂŁo atingidos.”, esclarece o mĂŠdico.
PrĂŠ-requisitos
Os critÊrios båsicos para fazer uma cirurgia refrativa são ter mais de 21 anos, não estar gråvida e ter boa indicação na avaliação oftalmológica.
Para quem tem medo
Dr. Vicente Vitiello reforça que ambas as tÊcnicas são muito seguras e eficazes e que a cirurgia dos dois olhos dura entre cinco e 10 minutos. O processo de avaliação tambÊm não leva muito tempo: após a visita ao oftalmologista e a realização dos exames prÊ-operatórios, o procedimento jå pode ser realizado.
#HospitalSaoLuiz #SaoLuizItaim #Lasik #PRK
Exames de ultrassom devem fazer parte da rotina da mulher
postado em 29 de abril de 2015
Toda mulher sabe que ĂŠ fundamental visitar um ginecologista regularmente, pelo menos uma vez ao ano. PorĂŠm, a consulta ĂŠ apenas o primeiro passo.
A ginecologista e obstetra do Hospital e Maternidade São Luiz Itaim, Dra. Fabiane Sabbag Correa, explica que a realização de exames de ultrassonografia tambÊm Ê essencial para manter a saúde feminina em dia. Abaixo, a mÊdica lista os exames que devem fazer parte da rotina de prevenção:
– US Abdominal
Avalia: vesĂcula, os rins, o fĂgado e o pâncreas, principalmente
Pode detectar: tumores benignos e/malignos, cĂĄlculos nos rins e na vesĂcula, doença hepĂĄtica de infiltraçþes de gordura, cirrose, inflamaçþes
– US Transvaginal
Avalia: Ăştero e ovĂĄrios
Pode detectar: miomas, cistos de ovĂĄrio, endometriose
– US Mama
Pode detectar: cistos, nĂłdulos
– US Tireoide
Pode detectar: cistos, nódulos, inflamaçþes
Dra. Fabiane Sabbag reforça que a partir da primeira menstruação, a mulher jå deve iniciar um acompanhamento com ginecologista. A partir de então, as consultas devem ser realizadas anualmente, exceto em casos de quadro de dor, quando o especialista deve ser procurado imediatamente.
à importante lembrar tambÊm que os resultados dos exames devem ser apresentados ao mÊdico no retorno da consulta, para avaliação e controle.
#HospitalSaoLuiz #SaoLuizItaim #ultrassom #ultrassonografia
Oito perguntas que vocĂŞ deve saber sobre a Dengue
postado em 24 de abril de 2015
Embora o nĂşmero de casos de dengue continue alto no paĂs, a doença ainda confunde muitos brasileiros. Para esclarecer algumas dĂşvidas, as infectologistas do Hospital e Maternidade SĂŁo Luiz, RĂŠgia Domous, da unidade Itaim, e Raquel Muarrek, da unidade Morumbi, respondem a oito perguntas sobre a Dengue.
1. Fui picado pelo mosquito da Dengue. Em quanto tempo sentirei os primeiros sintomas?
Os primeiros sintomas serĂŁo sentidos somente apĂłs o perĂodo de incubação do vĂrus da dengue no organismo: em mĂŠdia de 5 a 6 dias. Este perĂodo tambĂŠm pode variar de 3 a 15 dias.
2. Quais sĂŁo os primeiros sintomas da Dengue?
Febre alta (39° a 40°) de inĂcio abrupto com duração de atĂŠ 48h. A febre pode estar associada a dor de cabeça, dor muscular, dor na barriga, presença de manchas vermelhas no corpo, nĂĄusea, sinais de desmaio e dificuldade na ingestĂŁo de lĂquidos.
3. Por que a Dengue pode evoluir para um quadro hemorrĂĄgico?
A dengue ĂŠ caracterizada como um quadro inflamatĂłrio em todos os vasos sanguĂneos do corpo, deixando-os mais permeĂĄveis para a saĂda de sangue. Este quadro pode evoluir para o choque hemorrĂĄgico (perda aguda de sangue).
4. Como ĂŠ feito o diagnĂłstico?
A doença ĂŠ confirmada quando o exame de sangue de sorologia para Dengue der positivo. O resultado serĂĄ obtido apenas no 6Âş dia dos primeiros sintomas. âA sorologia para dengue demora seis dias para se positivar, por isso ĂŠ preciso esperar para ter o diagnĂłstico precisoâ, explicam as infectologistas. Nesse perĂodo sĂŁo realizados exames complementares, como a prova do laço e hemograma, que auxiliam no diagnĂłstico clĂnico e avaliam o possĂvel quadro de dengue.
5. Quando devo procurar atendimento mĂŠdico?
Aos primeiros sintomas recomenda-se procurar atendimento mĂŠdico. No pronto-socorro o paciente passarĂĄ por um diagnĂłstico clĂnico e serĂĄ submetido ao exame âProva do Laçoâ – com um aparelho de pressĂŁo, o procedimento avalia a fragilidade do vaso sanguĂneo e a tendĂŞncia do paciente Ă hemorragia. O paciente tambĂŠm realizarĂĄ um exame de sangue para a medição de plaquetas e hematĂłcitos. Caso a contagem de hematĂłcitos esteja acima do normal e as plaquetas abaixo de 150 mil, hĂĄ indĂcios de Dengue. Dependendo do diagnĂłstico e da gravidade do caso, recomenda-se que o paciente faça o tratamento em casa ou que seja internado.
6. Posso continuar o tratamento em casa?
Não hå necessidade de internação em casos considerados fora de risco, geralmente quando a contagem de plaquetas estå boa e a prova do laço der negativa. Nesse caso, em casa, o paciente deve seguir as recomendaçþes mÊdicas para garantir que a recuperação seja råpida e efetiva.
Embora o paciente volte para casa, ele deverå retornar ao pronto-socorro em 24 horas ou 48 horas para monitorar a contagem de plaquetas e hematócitos e realização do exame de sorologia para dengue. Dependendo do caso, hå necessidade de ir ao hospital atÊ três vezes.
7. Quando a internação Ê necessåria?
Hå necessidade de internação quando o quadro Ê mais grave. Nesses casos, o paciente pode apresentar algum tipo de sangramento, não conseguir ingerir ågua e sua contagem de hematócitos e plaquetas não estå normal. O paciente pode permanecer no hospital de dois a cinco dias.
8. Fui diagnosticado com dengue. Quais sĂŁo os cuidados que preciso tomar?
Pessoas com dengue podem sofrer desidratação pela perda de lĂquidos por vĂ´mitos e diarreia, por isso a hidratação e boa alimentação sĂŁo essenciais durante a recuperação, que demora em mĂŠdia uma a duas semanas a partir do primeiro dia de febre. Nesse perĂodo, ĂŠ importante fazer repouso e seguir as recomendaçþes mĂŠdicas.
Hidratação: a ingestão oral diåria de ågua deve seguir a conta de60 ml a 80 ml por quilo, ou seja, uma pessoa com 80 kg, por exemplo, deve ingerir cerca de 4 litros de ågua por dia. AlÊm de ågua recomenda-se a ingestão de chås, ågua de coco, sucos ou soro caseiro. Não devem ser ingeridos refrigerantes, isotônicos e bebidas muito doces.
Alimentação: a febre pode ocasionar modificaçþes na flora intestinal. Por isso, opte por alimentos leves e de fåcil digestão. Alimentos gordurosos devem ser evitados, pois podem aumentar a diarreia.
Coceira na pele: banhos com ågua fria, compressas geladas nas regiþes afetadas, ou pomadas de pele são indicados, pois ajudam a aliviar a sensação incomoda provocada pela coceira.
Evite: medicamentos, como ĂĄcido acetilsalicĂlico e anti-inflamatĂłrios. Esses remĂŠdios interferem no processo de coagulação do sangue e podem favorecer o aparecimento de manifestaçþes hemorrĂĄgicas.
#HospitalSaoLuiz #dengue #SaoLuizItaim #SaoLuizMorumbi
Hospital SĂŁo Luiz participa do maior evento de Cirurgia Endovascular da AmĂŠrica Latina
postado em 15 de abril de 2015
Começa hoje o Congresso Internacional de Cirurgia Endovascular, no Centro de Convençþes do Sheraton São Paulo WTC Hotel. O evento que receberå cerca de 2.500 mÊdicos, entre brasileiros e estrangeiros, tem programação atÊ såbado (18) que abordarå o que hå de mais moderno e inovador relacionado ao tratamento vascular.
Na ocasiĂŁo, o diretor regional da Rede DâOr SĂŁo Luiz, JosĂŠ Jair de Arruda Pinto, dĂĄ as boas-vindas aos congressistas e apresenta o SĂŁo Luiz como referĂŞncia no tratamento endovascular no mundo. AlĂŠm disso, mĂŠdicos das equipes de cirurgia vascular do SĂŁo Luiz estĂŁo entre os mĂŠdicos convidados a participar do Congresso.
No primeiro dia de evento serão transmitidas ao vivo duas cirurgias endovasculares realizadas na hemodinâmica do Hospital e Maternidade São Luiz, unidade Itaim. O primeiro procedimento serå feito por um mÊdico holandês em paciente, com aproximadamente 40 anos, com trombose venosa; e a segunda por um mÊdico espanhol, em um idoso, com cerca de 80 anos, com aneurisma de aorta.
Ambas utilizarĂŁo tĂŠcnica desenvolvida pelo Dr. Armando de Carvalho Lobato, um dos profissionais brasileiros mais renomados do paĂs nessa ĂĄrea, chamada tĂŠcnica sanduĂche, que possibilita tratar doenças de alto risco vascular atravĂŠs de cirurgias minimamente invasivas e com risco mĂnimo de morte do paciente.
A realização desses procedimentos por mÊdicos estrangeiros mostra a importância dessa nova tÊcnica brasileira, para o tratamento de doenças vasculares no mundo.
Mais informaçþes: www.cice.com.br
#HospitalSaoLuiz #SaoLuizItaim
Ambiente de trabalho e situaçþes traumåticas são as principais causas das novas psicopatologias
postado em 7 de abril de 2015
Falta de ar, taquicardia e aperto no peito nem sempre sĂŁo sinais de problemas cardiovasculares ou mal estar inesperado. Se associados a sensaçþes de angĂşstia, ansiedade e tristeza, sem um motivo aparente, esses sintomas podem caracterizar quadros de depressĂŁo, ansiedade, sĂndrome do pânico e outras doenças mentais e comportamentais que merecem atenção de quem as sentem. Atualmente, sĂŁo consideradas como a quarta maior causa de afastamento do trabalho, segundo dados do MinistĂŠrio da PrevidĂŞncia Social.
âAs doenças psĂquicas sempre existiram. Mas Ă medida que as relaçþes interpessoais e a prĂłpria estrutura da sociedade e do ambiente de trabalho se transformaram, essas patologias tambĂŠm passaram por mudanças. Hoje, os transtornos mentais e comportamentais mais comuns estĂŁo associados a quadros psicossomĂĄticos, ou seja, quando hĂĄ manifestação fĂsica sem uma causa mĂŠdica reconhecida. Nesses casos, alĂŠm do diagnĂłstico psicolĂłgico, o paciente pode desenvolver uma alergia desconhecida, ter falta de ar, dor de cabeça, entre outros sintomasâ, explica PatrĂcia Bader, psicĂłloga do Hospital e Maternidade SĂŁo Luiz, unidade Itaim.
Entre os transtornos psĂquicos mais comuns nos dias de hoje estĂŁo a depressĂŁo, ansiedade, estresse pĂłs-traumĂĄtico, sĂndrome do pânico e sĂndrome de Burnout. âEmbora sejam doenças diferentes, grande parte de seus sintomas sĂŁo parecidos ou atĂŠ mesmo iguais. Em alguns casos, ĂŠ possĂvel ter mais de um transtorno ao mesmo tempoâ, diz a psicĂłloga.
Identificar os sintomas e procurar ajuda ĂŠ o primeiro passo do tratamento. âSe os sintomas forem recorrentes e afetarem o bem-estar e andamento da rotina, o que geralmente acontece, ĂŠ recomendĂĄvel procurar ajuda o quanto antesâ, alerta PatrĂcia.
Saiba mais sobre as novas psicopatologias
1. SĂndrome do Pânico
à um tipo de transtorno de ansiedade caracterizado por crises inesperadas de desespero e medo intenso de que algo ruim aconteça sem um motivo aparente.
Sintomas: durante as crises, com duração de atÊ 30 minutos, Ê comum sentir falta de ar, taquicardia, angústia, aperto no peito, sudorese, tontura, dor de cabeça e mal estar generalizado (similar à labirintite).
Mais comum: em mulheres.
2. SĂndrome de Burnout
à uma variação do transtorno de ansiedade e do pânico, porÊm estå diretamente associada a situaçþes de estresse nas relaçþes trabalho.
Sintomas: sĂŁo iguais aos da SĂndrome do Pânico (falta de ar, taquicardia, angĂşstia, aperto no peito, sudorese, tontura, dor de cabeça e mal estar generalizado), a diferença estĂĄ no motivo que a desencadeia, no caso da SĂndrome de Burnout ĂŠ o trabalho.
Mais comum: trata-se de uma doença comum em carreiras onde hå contato direto com pessoas (professores e profissionais da saúde) e que proporcionem situaçþes de risco e grande pressão ao colaborador (profissionais de bancos e atendentes de telemarketing).
3. Estresse pĂłs-traumĂĄtico
Doença desencadeada por situaçþes traumåticas como um assalto, situaçþes de violência em geral, tragÊdias naturais (enchentes e desgraças coletivas), acidentes aÊreos e entre outros.
Sintomas: os sintomas do estresse pĂłs-traumĂĄtico sĂŁo similares aos da sĂndrome do pânico, porĂŠm as crises estĂŁo associadas Ă situação traumĂĄtica vivida pelo paciente ou familiar, seja por lembrar-se do ocorrido ou contato com situaçþes similares. âEste transtorno tambĂŠm pode afetar a qualidade do sono. Ă comum ter sonhos recorrentes com a situação traumĂĄtica ou passar a noite em vigĂliaâ, explica PatrĂcia.
#HospitalSaoLuiz #SaoLuizItaim #psicopatologia
Por que ĂŠ necessĂĄrio fazer um exame mĂŠdico antes da prĂĄtica regular de exercĂcios fĂsicos?
postado em 19 de março de 2015
Ă fundamental realizar uma consulta mĂŠdica antes de praticar exercĂcios fĂsicos regulares. De acordo com o Dr. Wilson Mathias Junior, cardiologista do Hospital e Maternidade SĂŁo Luiz Itaim, esta avaliação ĂŠ importante tanto antes quanto apĂłs os 40 anos.
IndivĂduos com menos de 40 anos devem passar por uma consulta e realizar exames para identificar possĂveis cardiopatias genĂŠticas ou orovalvares (nas valvas cardĂacas), que podem resultar em morte sĂşbita.
ApĂłs esta idade, o objetivo da avaliação ĂŠ evitar o infarto ou morte sĂşbita apĂłs a prĂĄtica de exercĂcios.
Dr. Wilson Mathias Junior ressalta que o fato de ser cardiopata nĂŁo necessariamente impede o indivĂduo de praticar exercĂcios fĂsicos. Neste caso, o acompanhamento mĂŠdico ĂŠ essencial para estimar o nĂvel mĂĄximo de esforço permitido, que ĂŠ obtido no teste cardiopulmonar. âEm alguns casos, o paciente pode praticar exercĂcios nĂŁo competitivos, desde que o nĂvel de esforço seja dosado.â
#HospitalSaoLuiz #SaoLuizItaim #coracao
Velocidade do atendimento após o infarto diminui danos ao coração
postado em 16 de março de 2015
VocĂŞ sabia que um rĂĄpido atendimento apĂłs o infarto diminui os danos causados ao coração? Segundo Dr. Luiz Alberto Mattos, cardiologista do Hospital SĂŁo Luiz Morumbi, se a vĂtima for socorrida em atĂŠ trĂŞs horas contadas a partir do inĂcio dos sintomas, boa parte da musculatura afetada pode ser recuperada. Agora, se o atendimento demorar mais de seis horas, as cĂŠlulas prejudicadas jĂĄ nĂŁo poderĂŁo se regenerar.
âO infarto ĂŠ a interrupção do fluxo sanguĂneo para o mĂşsculo do coração devido ao bloqueio ou entupimento de uma veia ou artĂŠria. Essa obstrução pode resultar em sequelas que podem ser revertidas ou nĂŁo, dependendo da velocidade do atendimento. Por isso, ĂŠ muito importante que o paciente seja levado o mais rĂĄpido possĂvel ao hospitalâ, explica o cardiologista.
A vĂtima começa a contar o tempo de socorro a partir dos primeiros sintomas. Dor forte no peito forte, crescente e sem alĂvio ĂŠ um dos sinais mais comuns de infarto. âEssa dor ocorre principalmente no lado esquerdo, mas pode se espalhar pelo peito, costas e pescoço. Medidas simples como uso de analgĂŠsicos, ingestĂŁo de lĂquidos ou mudar de posição nĂŁo minimizam a sensaçãoâ, diz Luiz Alberto. A dor do infarto tambĂŠm pode simular a sensação de dispepsia, a famosa indigestĂŁo, seja pelo consumo exagerado de comida ou azia. AlĂŠm disso, se a dor for intensa pode ocasionar nĂĄuseas, vĂ´mito, suor frio, sensação de letargia profunda e crescente e atĂŠ a perda de força.
O cardiologista ressalta que esses sintomas podem ser identificados por leigos. âO quadro clĂnico do infarto ĂŠ caracterizado por sintomas intensos, que extrapolam as dores cotidianas ou corriqueiras que podemos sentir no peito, nas costas e no corpo em geral. Ao identificar esses sinais o paciente deve ser levado o mais rĂĄpido possĂvel ao hospital, onde ele serĂĄ diagnosticado e receberĂĄ o tratamento de desobstrução coronĂĄriaâ. Na dĂşvida, Luiz tambĂŠm recomenda procurar imediatamente o pronto socorro.
Em casos de infartos prĂŠvios, os riscos e danos ao coração sĂŁo maiores. âOs prejuĂzos sĂŁo maiores pelo simples fato de que o coração jĂĄ sofreu algum dano anteriorâ, explica o cardiologista. Quanto maior o nĂşmero de infartos, maior serĂĄ a perda do mĂşsculo e as consequĂŞncias, como falĂŞncia muscular, manifestada por insuficiĂŞncia cardĂaca, arritmias crĂ´nicas atĂŠ a ocorrĂŞncia de morte sĂşbita.
Corrida contra o relĂłgio
Veja o que acontece com o coração infartado quando a vĂtima ĂŠ atendida em atĂŠ 3h, 6h, 12h e 24h a partir dos primeiros sintomas.
AtĂŠ trĂŞs horas: quanto mais rĂĄpido for o atendimento mĂŠdico, menor serĂĄ a quantidade de mĂşsculo cardĂaco atingido e maiores as chances de recuperação.
AtĂŠ seis horas: as primeiras seis horas (contadas a partir dos primeiros sintomas) sĂŁo crĂticas. AlĂŠm da oclusĂŁo da artĂŠria, o paciente pode sofrer arritmias, Ă s vezes fatais, e distĂşrbios elĂŠtricos na estimulação cardĂaca.
AtÊ 12 horas: quanto maior o retardo do atendimento mÊdico, maior a perda muscular devido à oclusão arterial coronåria em andamento. Caso o paciente seja atendido após 12 horas dos primeiros sintomas, evidencia-se uma perda significativa da musculatura do coração.
Acima de 12 horas e atÊ as primeiras 24 horas: ocorrerå a necrose, perda definitiva da contração muscular na artÊria afetada.
#HospitalSaoLuiz #SaoLuizMorumbi #infarto #coracao